COVID-19-Immagine Credit Public Domain-
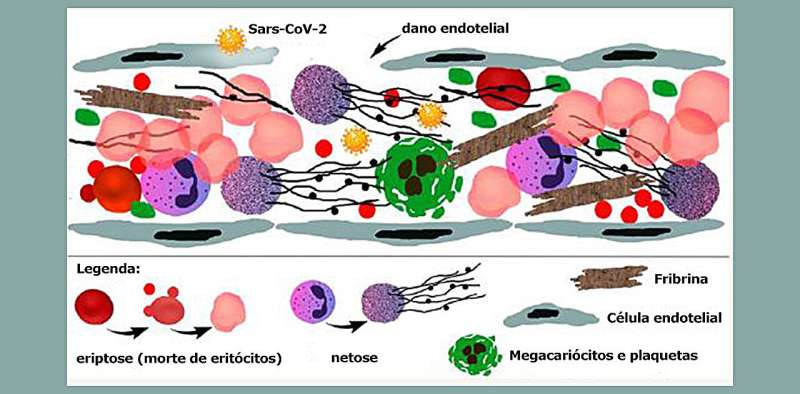
La coagulazione del sangue (trombosi) nei vasi capillari dei polmoni è una delle prime conseguenze di una forma grave di COVID-19, anche prima del distress respiratorio causato da un danno alveolare diffuso, secondo uno studio brasiliano riportato in un articolo pubblicato sul Journal of Applied Physiology. Le autopsie di nove pazienti deceduti dopo aver sviluppato la forma grave della malattia hanno mostrato una condizione chiaramente caratterizzata che comportava alterazioni della vascolarizzazione polmonare e trombosi.
Per la prima volta vengono descritti gli aspetti subcellulari del danno endoteliale e dei fenomeni trombotici associati, causati dall’infezione. Lo studio rileva l’impatto dell’infiammazione acuta sulla circolazione microvascolare polmonare come fattore chiave nella grave COVID-19, contribuendo a una comprensione più profonda della fisiopatologia della malattia e allo sviluppo di nuove strategie terapeutiche.
“Questo studio ha fornito la prova finale di ciò che sottolineavamo fin dall’inizio della pandemia: che COVID-19 grave è una malattia trombotica. Il virus SARS-CoV-2 è attratto dall’endotelio, lo strato di cellule che riveste i vasi sanguigni. Quando invade le cellule endoteliali, colpisce prima la circolazione microvascolare. Il problema inizia nei capillari dei polmoni [i minuscoli vasi sanguigni che circondano gli alveoli], seguito dalla coagulazione nei vasi più grandi che può raggiungere qualsiasi altro organo“, ha detto la pneumologa Elnara Negri, prima autrice dell’articolo e Prof.ssa presso la Facoltà di Medicina dell’Università di San Paolo (FM-USP).
Negrri è stata una dei primi ricercatori al mondo a giungere alla conclusione che COVID-19 grave è una malattia trombotica.
Nello studio, i ricercatori hanno utilizzato la microscopia elettronica a trasmissione e a scansione per osservare gli effetti del virus sulle cellule endoteliali polmonari di pazienti gravi con COVID-19 deceduti all’Hospital das Clínicas, il complesso ospedaliero gestito da FM-USP.
Tutti e nove i campioni ottenuti mediante autopsie minimamente invasive hanno mostrato un’elevata prevalenza di microangiopatia trombotica, ovvero microscopici coaguli di sangue nelle piccole arterie e nei capillari che possono portare a danni agli organi e lesioni ischemiche del tessuto. I campioni provenivano da pazienti ricoverati in Ospedale tra marzo e maggio 2020, che hanno richiesto intubazione e terapia intensiva e sono morti a causa di ipossiemia refrattaria e insufficienza respiratoria acuta.
Vale la pena notare che nessuno dei pazienti inclusi nello studio è stato trattato con anticoagulanti, poiché all’epoca questi non facevano parte del protocollo di trattamento COVID-19. Né erano disponibili vaccini COVID-19 nel periodo.
Dispersione del glicocalice endoteliale
Negri ha spiegato che l’endotelio è esso stesso rivestito da uno strato gelatinoso di glicoproteine chiamato glicocalice, che agisce come una barriera per regolare l’accesso delle macromolecole e delle cellule del sangue alla superficie endoteliale. Questa barriera impedisce la coagulazione dei vasi sanguigni inibendo l’interazione delle piastrine con l’endotelio.
“Precedenti studi condotti da Helena Nader presso l’UNIFESP [l’Università Federale di San Paolo] hanno dimostrato che SARS-CoV-2 invade le cellule principalmente legandosi al recettore ACE-2 [una proteina sulla superficie di vari tipi di cellule, comprese quelle epiteliali ed endoteliali cellule dell’apparato respiratorio], ma prima si lega all’eparan solfato [un polisaccaride], un componente importante del glicocalice delle cellule endoteliali“, ha spiegato Negri.
“Quando invade l’endotelio, SARS-CoV-2, innesca la perdita e la distruzione del glicocalice, con conseguente esposizione dei tessuti e coagulazione intravascolare. Il processo inizia nella microcircolazione. Poiché il virus inizialmente agisce sulla microcircolazione polmonare, gli esami con mezzo di contrasto eseguiti durante la pandemia per indagare la presenza di coaguli di sangue nei vasi più grandi nei pazienti gravi con Covid-19 non sono riusciti a rilevare il problema in nessuna fase iniziale”, ha aggiunto. “Tuttavia, la disfunzione endoteliale è un fenomeno chiave nella COVID-19 poiché è direttamente associata all’attivazione della risposta infiammatoria caratteristica della malattia. La massiccia invasione virale e la distruzione dell’endotelio abbattono la barriera endoteliale e compromettono il reclutamento di cellule immunitarie circolanti, attivando percorsi associati alla trombogenesi e all’infiammazione“.
Nello studio, i ricercatori hanno scoperto che la lesione endoteliale tendeva a precedere due processi comuni in caso di difficoltà respiratoria: significativa perdita della membrana capillare alveolare e accumulo intra-alveolare di fibrina (associato alla coagulazione del sangue e alla guarigione delle ferite).
Uno studio dello stesso gruppo presso FM-USP, guidato da Thais Mauad e comprendente la trascrittomica (analisi di tutte le trascrizioni di RNA, codificanti e non codificanti), ha dimostrato che diversi percorsi associati alla coagulazione del sangue e all’attivazione piastrinica erano stati attivati prima dell’infiammazione nei polmoni di pazienti con danno alveolare.
L’analisi ha inoltre confermato che la coagulazione non era tipica del normale processo innescato dall’attivazione dei fattori della coagulazione. “Nella COVID-19, la coagulazione è dovuta a una lesione endoteliale ed è esacerbata dalla NETosi [un meccanismo immunitario che coinvolge la morte cellulare programmata attraverso la formazione di trappole extracellulari di neutrofili o NET], globuli rossi dismorfici e attivazione piastrinica, che rendono il sangue più denso e provoca molte complicazioni“, ha detto Negri.
“Quando il sangue è denso e altamente trombogenico“, ha aggiunto, “il paziente deve essere mantenuto idratato, mentre il danno alveolare diffuso nelle sindromi da distress respiratorio acuto dovuto ad altre cause richiede un’idratazione ridotta. Anche i tempi e il controllo rigoroso dell’anticoagulazione sono fondamentali”, ha sottolineato.
Un altro studio dello stesso gruppo di ricercatori, tra cui Marisa Dolhnikoff ed Elia Caldini, ha mostrato che il danno polmonare nella grave COVID-19 è associato al grado di NETosi: maggiore è il livello di NET nel tessuto polmonare ottenuto mediante autopsia, più i polmoni sono risultati danneggiati.
Negri ha iniziato a sospettare che ci fosse un legame tra COVID-19 e trombosi all’inizio della pandemia quando ha notato un fenomeno che ricordava la sua esperienza di circa 30 anni fa con pazienti che avevano una coagulazione microvascolare dopo un intervento chirurgico a cuore aperto con circolazione extracorporea e un ossigenatore a bolle, non più utilizzato perché provoca danni endoteliali.
“Era una tecnica molto utilizzata 30 anni fa, ma provoca un danno polmonare molto simile a quello visto nel Covid-19. Quindi l’avevo già visto quel danno. Oltre al danno polmonare, un’altra somiglianza è il verificarsi di fenomeni trombotici periferici, come come le dita rosse, per esempio,” ha detto Caldini.
“Quando si manifesta una forma grave di COVID-19, il calo dei livelli di ossigeno nel sangue è secondario alla trombosi capillare polmonare. Inizialmente, non c’è accumulo di liquido nei polmoni, che non sono “saturi” e non perdono la loro conformità o elasticità. Ciò significa che i polmoni dei pazienti affetti da COVID-19 nelle fasi iniziali e gravi non sembrano spugne piene di liquido, come nei pazienti con sindrome da distress respiratorio acuto [ARDS]“.
“Al contrario, l’insufficienza respiratoria associata alla grave COVID-19 comporta la disidratazione dei polmoni. Gli alveoli si riempiono d’aria, ma l‘ossigeno non può entrare nel flusso sanguigno a causa della coagulazione dei capillari. Ciò porta a quella che chiamiamo ‘ipossia felice’ dove i pazienti non avvertono mancanza di respiro e non sono consapevoli che la loro saturazione di ossigeno è pericolosamente bassa“, ha aggiunto.
Osservando l’intubazione di un paziente affetto da COVID-19 grave, Negri si rese conto che il trattamento di tali casi avrebbe dovuto essere completamente diverso da quello utilizzato all’inizio della pandemia.
“Il segreto per trattare i pazienti gravi con Covid-19 è mantenerli idratati e utilizzare anticoagulanti alla giusta dose, ovvero la dose richiesta in ambiente ospedaliero all’inizio della desaturazione di ossigeno, cioè bassi livelli di ossigeno nel sangue“, ha spiegato Negri.
“In seguito, la dose terapeutica dell’anticoagulante deve essere calcolata quotidianamente sulla base delle analisi del sangue, sempre in ambiente ospedaliero per evitare qualsiasi rischio di sanguinamento. La profilassi è necessaria in media per quattro-sei settimane dopo la dimissione perché questo tempo impiega l’endotelio per rigenerarsi. Questo protocollo di idratazione e anticoagulante necessario perché, a differenza di altri tipi di ARDS in cui all’ossigeno nei polmoni viene impedito di entrare nel flusso sanguigno principalmente a causa dell’infiammazione alveolare, il danno endoteliale capillare polmonare è l’ostacolo principale nella fase iniziale grave di COVID-19″, ha spiegato.
“Nessuno sapeva di questa differenza tra COVID-19 e altri tipi di ARDS all’inizio della pandemia. Infatti, questo è il motivo per cui così tanti pazienti italiani sono morti in terapia intensiva, ad esempio. Il protocollo di trattamento utilizzato allora era diverso“, ha ricordato.
Nel 2020, prima dello studio riportato sul Journal of Applied Physiology, Negri e il suo gruppo avevano già osservato che l’uso dell’eparina anticoagulante migliorava la saturazione di ossigeno nei pazienti critici. Nel 2021, in collaborazione con colleghi di diversi paesi, i ricercatori hanno condotto uno studio clinico randomizzato in cui sono riusciti a dimostrare che il trattamento con eparina ha ridotto la mortalità da COVID-19 grave. I risultati di questo studio sono stati pubblicati sul British Medical Journal.
“Questo studio ha contribuito a determinare un cambiamento globale nelle linee guida per il trattamento del Covid-19, dimostrando che il rischio di mortalità per Covid-19 è diminuito del 78% quando è stata avviata la terapia anticoagulante in pazienti che necessitavano di integrazione di ossigeno, ma non erano ancora in terapia intensiva“, ha affermato Negri.
“La disfunzione endoteliale dovrebbe essere invertita senza indugio nella forma grave di COVID-19, utilizzando anticoagulanti”, ha spiegato. “La coagulazione del sangue deve essere interrotta il prima possibile per evitare lo sviluppo di difficoltà respiratorie acute e altre conseguenze della malattia, come i problemi ora noti come long COVID“, ha affermato.
Leggi anche:Long COVID: bassi livelli di serotonina potrebbero spiegare alcuni sintomi
Un articolo recentemente pubblicato su Nature Medicine da ricercatori affiliati a istituzioni del Regno Unito rafforza la natura trombotica della malattia, riportando uno studio in cui gli unici marcatori prognostici della long COVID identificati erano il fibrinogeno e il D-dimero, proteine associate alla coagulazione.
“Lo studio mostra che COVID lunga è il risultato di una trombosi trattata in modo inadeguato. Il problema microcircolatorio può persistere in diversi organi, tra cui cervello, cuore e muscoli, come se il paziente stesse avendo piccoli infarti“, ha detto Negri.
Fonte: Journal of Applied Physiology

