Glioblastoma-Immagine Credit Public Domain-
Le cellule staminali tumorali resistenti alla terapia (CSC) contribuiscono agli scarsi risultati clinici dei pazienti con glioblastoma ricorrente (rGBM) che falliscono la terapia standard di cura (SOC). ChemoID è un test clinicamente convalidato per l’identificazione di terapie citotossiche mirate a CSC nei tumori solidi.
Nuovi dati di studi clinici multi-istituzionali di fase 3 pubblicati il 2 maggio su Cell Reports Medicine hanno scoperto che un test sulle cellule staminali del cancro può decidere con precisione trattamenti più efficaci e portare a una maggiore sopravvivenza per i pazienti con glioblastoma, un tumore cerebrale mortale.
Il trattamento del glioblastoma ricorrente (rGBM) è più comunemente chemioterapia singola o combinata con Nitrosouree, TMZ, CPT-11 o Bevacizumab (BV).
Esiste un significativo bisogno insoddisfatto di nuove strategie per personalizzare le opzioni terapeutiche per il trattamento del glioblastoma ricorrente.
Molti pazienti con cancro negli Stati Uniti nei gruppi socioeconomici più bassi faticano a pagare i loro trattamenti a causa dell’aumento dei costi e dell’aumento dei premi, delle franchigie e dei pagamenti per i piani di assicurazione sanitaria privata. Inoltre, la maggior parte delle persone, in particolare nelle aree meno servite, comprese quelle nelle nazioni sviluppate con sistemi sanitari socializzati o nazioni sottosviluppate, non ha accesso a molte delle più recenti terapie mirate e immunoterapie.
Inoltre, le immunoterapie, finora, non hanno mostrato un vantaggio di sopravvivenza nel GBM.
Per questi motivi, lo sviluppo e l’ottimizzazione di chemioterapie citotossiche convenienti rimangono importanti.
Soma Sengupta, MD, Ph.D. dell’Università di Cincinnati, co-primo autore della ricerca e ricercatore medico del Centro per il cancro dell’Università di Cincinnati, ha affermato che la ricerca si è concentrata su pazienti il cui glioblastoma era tornato dopo il trattamento iniziale.
Lo studio ha testato l’efficacia di una piattaforma chiamata ChemoID, un test diagnostico accreditato CLIA e CAP , sviluppato dal Dr. Pier Paolo Claudio e dal Dr. Jagan Valluri di Cordgenics LLC.
La progressione gerarchica unidirezionale e irreversibile della crescita del GBM è stata studiata in un modello animale di GBM.
L’ablazione delle CSC in questo modello ha arrestato la crescita del tumore e ha prolungato la sopravvivenza senza un’apparente rigenerazione del pool di CSC da altre cellule GBM.
Molte delle attuali strategie terapeutiche (chemioterapia e radioterapia) finalizzate all’eliminazione delle cellule tumorali in rapida divisione (bulk tumor) prevedono il trattamento con chemioterapia antiproliferativa standard, con risposta limitata. Ciò rappresenta una sfida, poiché la popolazione residua di cellule tumorali resistenti alla chemioterapia in grado di rigenerare la malattia (recidiva) è arricchita in CSC.
Negli ultimi anni, la mappatura del destino genetico in diversi tipi di tumori solidi ha supportato l’idea che la recidiva dopo la chemioterapia derivi dalla persistenza delle CSC. Le CSC di GBM a proliferazione lenta resistono al trattamento con TMZ nei modelli animali. L’ablazione genetica di questa popolazione cellulare rende le GBM nuovamente suscettibili alla chemioterapia.
Questi dati suggeriscono che le cellule differenziate possono successivamente sostituire le cellule staminali perse attraverso la plasticità deducendo che le CSC, rappresentando una fonte di cellule resistenti alla chemioterapia, contribuiscono al verificarsi di recidive dopo il trattamento.
Studi clinici nel mondo reale hanno dimostrato una migliore sopravvivenza dei pazienti con rGBM dopo il trattamento con regimi chemioterapici guidati dal dosaggio CSC (ChemoID).
“ChemoID esamina le cellule staminali del cancro e la loro sensibilità a farmaci specifici per vedere quali funzioneranno in un determinato contesto di cancro“, ha affermato Sengupta, Professore associato di neurologia alla UC, Direttore degli studi clinici di neuro-oncologia, Direttore associato del Brain Tumor Center e un neuro-oncologo della UC Health.
I pazienti dello studio sono stati randomizzati in modo che la scelta del trattamento chemioterapico fosse decisa tramite ChemoID o che i medici scegliessero la chemioterapia utilizzando metodi standard. Sengupta ha notato che gli oncologi che scelgono i trattamenti sono spesso dettati da linee guida e considerazioni assicurative.
Coloro che hanno avuto i loro trattamenti selezionati tramite ChemoID avevano un rischio di morte significativamente inferiore e, in media, sono sopravvissuti 3,5 mesi in più rispetto a quelli del gruppo di scelta del medico.
“Siamo rimasti piacevolmente sorpresi dal fatto che il gruppo ChemoID abbia avuto successo e che un test derivato dalle cellule staminali del cancro sia importante in questa malattia“, ha detto Sengupta. “Laddove la sopravvivenza nel glioblastoma ricorrente è estremamente scarsa, 3,5 mesi o più è meraviglioso. Alcuni dei miei pazienti in questo studio sono ancora vivi”.
Astratto Grafico:
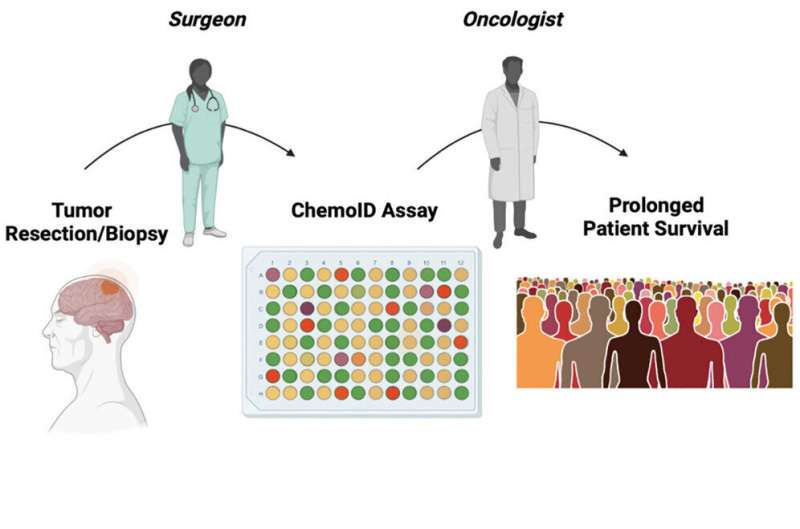
Immagine:Credito: Cell Reports Medicine (2023).
Il Dr.Claudio ha spiegato che poiché ChemoID si concentra sulla scelta dei trattamenti utilizzando chemioterapie disponibili in commercio, questo approccio offre ai pazienti un modo per ricevere cure più efficaci a un costo inferiore.
Vedi anche:Glioblastoma: nuovo gel ha curato il 100% dei modelli murini
Secondo Valluri, se la terapia antitumorale che prende di mira le cellule staminali tumorali viene incorporata in precedenza nel piano di trattamento, i trattamenti inefficaci verranno eliminati e i pazienti potranno ricevere il massimo beneficio terapeutico.
“Questo è un esempio di un progetto altamente collaborativo”, ha detto Sengupta. “Solo alla UC, sono stati coinvolti diversi colleghi, tra cui il Dottor Mario Zuccarello e la Dr.ssa Rekha Chaudhary”.
Fonte: Cell Reports