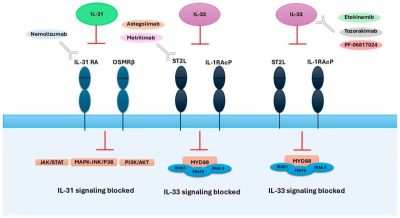
Dermatite atopica-immagine: bersagli molecolari di terapie biologiche che agiscono sull’asse IL-31 e IL-33 nella dermatite atopica. Crediti: International Journal of Molecular Sciences
La dermatite atopica (DA) è una malattia cronica che colpisce un numero crescente di bambini e adulti. La pelle è secca e irritata e il prurito può essere così intenso da interferire con il sonno e la vita quotidiana. Sebbene la DA sia oggetto di discussione da anni, solo ora gli scienziati stanno iniziando a comprendere esattamente perché la malattia causi così tanto prurito.
Un team di studenti dell’Associazione scientifica studentesca e ricercatori dell’Università medica di Breslavia e dell’Università medica della Slesia di Katowice descrivono sull’International Journal of Molecular Sciences il cosiddetto asse IL-31/IL-33, un meccanismo che determina l’infiammazione e il prurito nella dermatite atopica.
Come funziona l’asse del prurito
Quando la pelle è danneggiata o gravemente irritata, le sue cellule secernono una proteina chiamata IL-33. Questa è una sorta di “allarme” per il sistema immunitario, un segnale che la barriera protettiva è stata violata. In risposta, si innesca una reazione infiammatoria e viene prodotta un’altra proteina, l’IL-31, che stimola direttamente i nervi della pelle.
Ciò provoca un prurito intenso, che porta a grattarsi. Grattarsi danneggia ulteriormente l’epidermide, quindi la pelle rilascia ancora più IL-33, e il ciclo ricomincia da capo. Gli scienziati lo chiamano il circolo vizioso “prurito e grattarsi”.
“Abbiamo osservato da tempo che nell’a DA il sistema immunitario e quello nervoso si stimolano a vicenda, ma solo ora possiamo comprendere meglio come funziona esattamente questo processo”, afferma il Dott. Krzysztof Gomułka, Professore associato presso il Dipartimento e la Clinica di Allergologia e Medicina Interna dell’Università di Medicina di Breslavia. “L’asse IL-31/IL-33 è come una linea di comunicazione tra le cellule della pelle, i nervi e il sistema immunitario che determina sia l’infiammazione che il prurito“.
Nuovi farmaci all’orizzonte
La scoperta di questa relazione apre nuove possibilità terapeutiche. Il Nemolizumab, un farmaco biologico che blocca il segnale dell’IL-31, è il più promettente. Negli studi clinici, ha ridotto significativamente il prurito dopo soli pochi giorni di utilizzo e migliorato la qualità del sonno nei pazienti con DA grave.
“L’IL-31 è direttamente responsabile della sensazione di prurito, quindi bloccarla porta a risultati rapidi e visibili“, spiega il Dott. Gomułka. “Nel caso dell’IL-33, la questione è più complessa. Questa proteina innesca l’infiammazione, ma altre molecole spesso ne annullano gli effetti. Pertanto, l’impatto delle terapie che bloccano l’IL-33 è più debole o più prolungato.”
I ricercatori ritengono che l’IL-33 svolga un ruolo più importante solo in alcuni pazienti, motivo per cui in futuro il trattamento della DA potrebbe diventare sempre più personalizzato, ovvero adattato al profilo di un paziente specifico.
“Si tratta di una direzione significativa, perché non tutti i pazienti presentano lo stesso meccanismo patologico”, aggiunge lo scienziato. “In alcuni predominano i sintomi legati al prurito, mentre in altri prevale il processo infiammatorio. In futuro, vogliamo essere in grado di distinguere tra questi e trattarli in modo più specifico”.
Leggi anche:Dermatite atopica: scoperta fortuita spiega come si sviluppa
Astratto
Cosa significa questo per i pazienti
Comprendere come IL-31 e IL-33 interagiscono tra loro ci consente di considerare la DA in un modo nuovo: non solo come un problema cutaneo, ma come una malattia in cui il sistema immunitario e quello nervoso si stimolano a vicenda.
Gli scienziati sono un passo più vicini allo sviluppo di terapie che non solo alleviano i sintomi, ma interrompono anche il meccanismo che causa il prurito alla fonte.
Fonte: International Journal of Molecular Sciences