(SARS-CoV-2-Immagine Credit Public Domain).
I ricercatori affermano che il virus SARS-CoV-2 colpisce il cervello in modo simile alle malattie da demenza.
La ricerca condotta dall’Università del Queensland (UQ) in Australia ha scoperto che SARS-CoV-2 attiva la stessa risposta infiammatoria nel cervello del morbo di Parkinson. La scoperta non solo ha identificato un potenziale rischio futuro per condizioni neurodegenerative nelle persone che hanno avuto COVID-19, ma ha anche suggerito un possibile trattamento.
Il team UQ era guidato dal Professor Trent Woodruff e dal Dottor Eduardo Albornoz Balmaceda della Scuola di scienze biomediche di UQ e dai virologi della Scuola di chimica e bioscienze molecolari.
“Abbiamo studiato l’effetto del virus sulle cellule immunitarie del cervello, la ‘microglia’ che sono le cellule chiave coinvolte nella progressione di malattie cerebrali come il Parkinson e l’ Alzheimer “, ha detto il professor Woodruff.
Spiegano gli autori:
“La neuroinfiammazione è un segno distintivo delle malattie neurodegenerative. Una varietà di stimoli all’interno del sistema nervoso centrale (SNC), inclusi agenti patogeni, lesioni, metaboliti tossici e aggregati proteici tra gli altri, può portare all’attivazione della risposta immunitaria innata principalmente attraverso l’attivazione della microglia. Quando attivato cronicamente, questo meccanismo di difesa crea un ambiente proinfiammatorio che guida la neurodegenerazione. Le microglia sono popolazioni residenti di macrofagi nel SNC che rispondono ai pattern molecolari associati ai patogeni (PAMP) e ai pattern molecolari associati al pericolo (DAMP) derivati dall’ospite o dall’ambiente per guidare le risposte immunitarie innate e l’infiammazione all’interno del cervello. Prove recenti hanno evidenziato il ruolo dei complessi proteici intracellulari, noti come inflammasomi, nell’immunità innata del SNC”.
“Il nostro team ha coltivato la microglia umana in laboratorio e ha infettato le cellule con SARS-CoV-2, il virus che causa COVID-19. “Abbiamo scoperto che le cellule si sono effettivamente ‘arrabbiate’, attivando lo stesso percorso che le proteine del Parkinson e dell’Alzheimer possono attivare nella malattia, gli inflammasomi“.”È una specie di killer silenzioso, perché non vedi alcun sintomo esteriore per molti anni”, afferma Balmaceda.
Il Dottor Albornoz Balmaceda ha affermato che l’attivazione della via dell’inflammasoma ha innescato un “fuoco” nel cervello, che avvia un processo cronico e prolungato di uccisione dei neuroni. “La scoperta potrebbe spiegare perché alcune persone che hanno avuto COVID-19 sono più vulnerabili allo sviluppo di sintomi neurologici simili al morbo di Parkinson”.
I ricercatori hanno scoperto che la proteina spike del virus era sufficiente per avviare il processo ed era ulteriormente esacerbata quando c’erano già proteine nel cervello collegate al Parkinson.
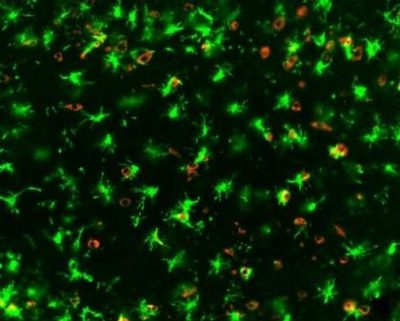
Immagine: un cervello di topo infetto da COVID-19 che mostra la microglia “arrabbiata” in verde e SARS-CoV-2 in rosso. Credito: Università del Queensland
“Quindi, se qualcuno è già predisposto al Parkinson, avere COVID-19 potrebbe essere come versare più carburante su quel ‘fuoco’ nel cervello”, ha detto il Professor Woodruff. “Lo stesso vale per una predisposizione all’Alzheimer e ad altre demenze che sono state collegate agli inflammasomi”.
Vedi anche:SARS-CoV-2: da una proteina delle banane potenziale trattamento
Ma lo studio ha anche trovato un potenziale trattamento.
I ricercatori hanno somministrato una classe di farmaci inibitori sviluppati dalla UQ che sono attualmente in sperimentazione clinica con pazienti con morbo di Parkinson. “Abbiamo scoperto che i farmaci inibitori hanno bloccato con successo il percorso infiammatorio attivato da COVID-19″, ha detto il Dottor Albornoz Balmaceda. “Il farmaco ha ridotto l’infiammazione sia nei topi infetti da COVID-19 che nelle cellule della microglia degli esseri umani, suggerendo un possibile approccio terapeutico per prevenire la neurodegenerazione in futuro”. Il Professor Woodruff ha detto che la somiglianza tra il modo in cui COVID-19 e le malattie della demenza colpiscono il cervello, significava anche che esisteva già un possibile trattamento.
“Sono necessarie ulteriori ricerche, ma questo è potenzialmente un nuovo approccio al trattamento di un virus che altrimenti potrebbe avere conseguenze sulla salute a lungo termine”.
La ricerca è stata co-guidata dal Dr. Alberto Amarilla Ortiz e dal Professore Associato Daniel Watterson e ha coinvolto 33 coautori in tutta la UQ e a livello internazionale.
Lo studio è stato pubblicato il 1° novembre su Nature’s Molecular Psychiatry.
Fonte:Molecular Psychiatry