Un nuovo studio condotto dai ricercatori dell’Università della Pennsylvania ha rilevato che il microbioma orale è influenzato dal diabete che causa la sua patogenicità e porta allo sviluppo della periodontite.
La ricerca, pubblicata nella rivista Cell Host & Microbe questa settimana, non solo ha dimostrato che il microbioma orale di topi con diabete si è modificato, ma che il cambiamento è associato ad una maggiore infiammazione e perdita ossea.
“Fino ad ora non c’erano prove concrete che il diabete colpisce il microbioma orale”, ha dichiarato Dana Graves, autore senior del nuovo studio e vice decano presso la Penn School of Dental Medicine.
Solo quattro anni fa la Federazione Europea di Parodontologia e l’Accademia Americana di Parodontologia hanno pubblicato una relazione che afferma che non vi sono prove convincenti che il diabete sia direttamente collegato ai cambiamenti nel microbioma orale. Ma Graves e colleghi hanno deciso di perseguire la ricerca usando un modello di topo che imita il diabete di tipo 2.
Graves che è co-autore dello studio con Kyle Bittinger dell’Ospedale dei Bambini di Philadelphia, ha eseguito l’analisi dei microbiomi insieme a E Xiao, primo autore della ricerca, dell’Università di Pechino e coautori dell’Università di São Paulo e Università di Sichuan, dell’Università Federale di Minas Gerais e Università di Capinas. Gli autori hanno consultato Daniel Beiting del Centro di Penn Vet per le interazioni Host-Microbi e hanno fatto le misurazioni di perdita ossea presso il Penn Center per le Malattie Muscoloscheletriche.
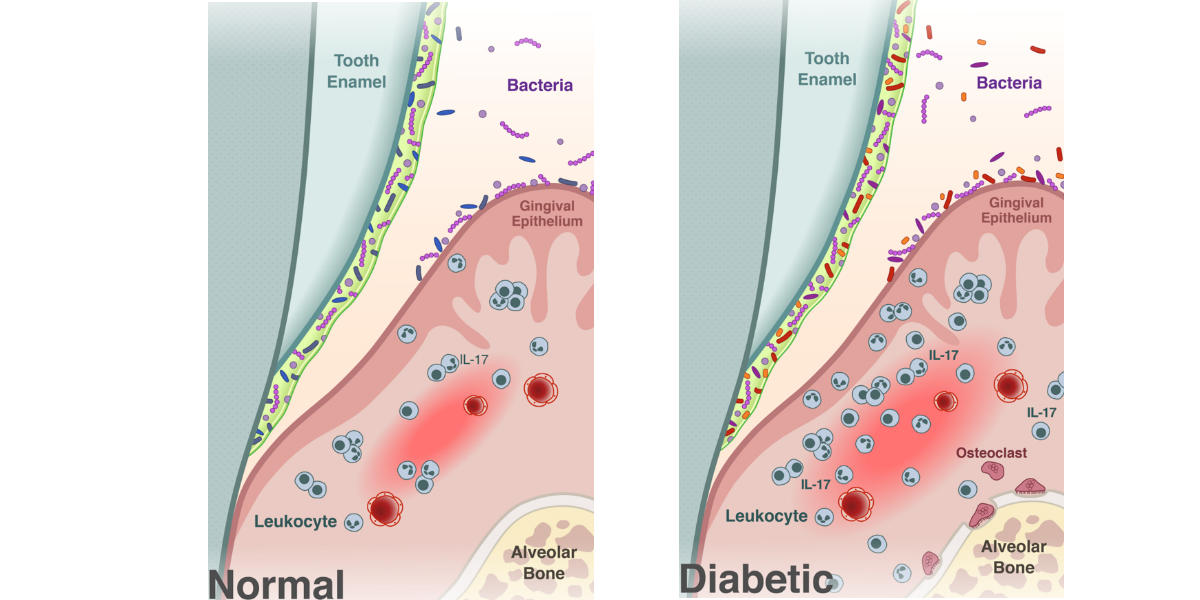
I ricercatori hanno cominciato a caratterizzare il microbioma orale dei topi diabetici rispetto ai topi sani. Hanno trovato che i topi diabetici avevano un microbioma orale simile alle loro controparti sane quando il microbioma veniva campionato prima di sviluppare livelli elevati di zucchero nel sangue o iperglicemia. Ma, una volta che i topi diabetici sono diventati iperglicemici, il loro microbioma si è distinto da quello di topi sani, con una comunità di batteri meno diversificata.
I topi diabetici avevano anche una periodontite, una perdita di tessuto osseo che sostiene i denti e un aumento dei livelli di IL-17, una molecola di segnalazione importante nella risposta immunitaria e nell’infiammazione. Aumenti di IL-17 negli esseri umani sono associati a malattie periodontali.
“I topi diabetici si sono comportati in modo simile agli esseri umani che avevano avuto una perdita ossea periodontale e aumento di IL-17 causato da una malattia genetica”, ha dichiarato Graves.
I risultati hanno evidenziato un’associazione tra i cambiamenti nel microbioma orale e la periodontite, ma non hanno dimostrato che i cambiamenti microbici sono responsabili della malattia.
Per studiare la connessione, i ricercatori hanno trasferito microrganismi dai topi diabetici ai topi normali senza germi, animali che sono stati allevati senza essere esposti a microbi.
Anche questi topi riceventi hanno sviluppato una perdita ossea. Una scansione micro-CT ha rivelato che essi avevano il 42 per cento in meno di tessuto osseo rispetto ai topi che avevano ricevuto un trasferimento microbico da topi normali. I marker di infiammazione sono aumentati anche nei beneficiari del microbioma orale diabetico.
“Siamo stati in grado di indurre la rapida perdita ossea del gruppo diabetico in un normale gruppo di animali, semplicemente trasferendo il microbioma orale“, ha spiegato Graves.
A questo punto, non restava che scoprire come il microbioma orale causa la periodontite.
Sospettando che le citochine infiammatorie, e in particolare IL-17, svolgono un ruolo nello sviluppo della condizione, i ricercatori hanno ripetuto gli esperimenti di trasferimento dei microbiomi, questa volta iniettando i donatori diabetici con un anticorpo anti-IL-17 prima del trasferimento. I topi che hanno ricevuto microbiomi dai topi diabetici trattati hanno dimostrato una perdita ossea molto meno grave rispetto ai topi che hanno ricevuto un trasferimento di microbiomi da topi non trattati.
“I risultati “dimostrano in modo inequivocabile” che i cambiamenti indotti dal diabete nel cambiamento infiammatorio delle unità microbiche orali aumentano la perdita di tessuto osseo nella periodontite”, hanno scritto gli autori.
Anche se il trattamento con IL-17 è stato efficace nel ridurre la perdita ossea nei topi, è improbabile che sia una strategia terapeutica ragionevole nell’uomo a causa del suo ruolo fondamentale nella protezione immunitaria. Ma Graves ha osservato che lo studio mette in evidenza l’importanza per le persone con diabete, di controllare i livelli di zucchero nel sangue e praticare una buona igiene orale.
“Il diabete è una delle malattie sistemiche più strettamente collegate alla malattia parodontale, ma il rischio viene notevolmente migliorato da un buon controllo glicemico”, ha detto. “E una buona igiene orale può ridurre maggiormente il rischio di sviluppare la condizione”.
Fonte: Penn News