Immagine: Credit: Science Advances.
Il trapianto con cornee donatrici è il pilastro per il trattamento della cecità corneale, ma una grave carenza mondiale richiede lo sviluppo di altre opzioni terapeutiche.
La perforazione corneale da infezione o infiammazione è sigillata con colla cianoacrilata. Tuttavia, la citotossicità risultante richiede il trapianto. La cornea LiQD è un’alternativa al trapianto di cornea convenzionale e ai sigillanti. È una matrice di idrogel liquida priva di cellule per la rigenerazione corneale, comprendente brevi peptidi simili al collagene coniugati con polietilenglicole e miscelati con fibrinogeno per favorire l’adesione ai difetti dei tessuti. La gelazione si verifica spontaneamente a temperatura corporea entro 5 minuti. Non è necessaria l’esposizione alla luce, particolarmente vantaggiosa perché i pazienti con infiammazione corneale sono in genere fotofobici. L’analogo del collagene sintetico autoassemblante, completamente definito, è molto meno costoso del collagene ricombinante umano e riduce il rischio di rigetto immunitario associato a materiali xenogeneici. La gelificazione in situ consente potenzialmente l’applicazione clinica nelle cliniche ambulatoriali anziché nelle sale operatorie, massimizzando la praticità e minimizzando i costi dell’assistenza sanitaria.
La cornea è la superficie frontale trasparente dell’occhio che fornisce circa i due terzi del potere di messa a fuoco dell’occhio. Qualsiasi perdita di trasparenza permanente da lesioni o malattie può causare cecità. Attualmente, 23 milioni di persone in tutto il mondo hanno la cecità corneale unilaterale, mentre 4,9 milioni sono ciechi bilaterali. Il trapianto con cornee di donatori umani è stato il pilastro per il trattamento della cecità corneale per un secolo. Tuttavia, una carenza globale di cornea da donatore lascia 12,7 milioni nelle liste di attesa, con solo 1 su 70 pazienti trattati.
Le condizioni che richiedono il trapianto di cornea includono ulcerazione persistente che porta a cicatrici o perforazione dopo infezione corneale, ustioni, malattie autoimmuni e traumi fisici. Le perforazioni corneali sono un’emergenza e in molti centri la cornea viene temporaneamente sigillata usando la colla cianoacrilata per mantenere l’integrità ed evitare di perdere la vista. Tuttavia, la colla cianoacrilata è tossica e può causare irritazione e infiammazione locale. La sua polimerizzazione incompleta lascia monomeri di cianoacrilato tossici, mentre la sua idrolisi rilascia composti potenzialmente tossici come formaldeide e alchil cianoacrilato. Questi inducono cicatrici corneali e vascolarizzazione. I pazienti generalmente richiedono un trapianto corneale di follow-up. Nonostante questi chiari limiti, l’uso della colla di cianoacrilato per sigillare le perforazioni corneali è rimasto il trattamento di emergenza stabilito per oltre 50 anni. Altri interventi includono sutura corneale, innesti corneali tettonici, lembi congiuntivali, trapianto di membrana amniotica multistrato, lenti a contatto morbide a “fasciatura” e sigillanti tissutali.
I sigillanti esaminati includono una varietà di adesivi naturali come fibrina, gelatina, chitosano e alginato, nonché un numero di derivati di polietilenglicole sintetico (PEG9. La maggior parte di questi interventi, tuttavia, funziona solo in un numero limitato di casi o richiede un intervento chirurgico invasivo con possibili limitazioni per la futura riabilitazione visiva. I sigillanti a base di PEG hanno mostrato risultati promettenti nella sigillatura di microincisioni perforanti, ma per quanto ne sappiamo, non ci sono studi che abbiano esaminato la loro efficacia nel sigillare le macroperforazioni. Inoltre, i sigillanti a base PEG in genere richiedono una miscelazione multicomponente e soffrono di brevi finestre di applicazione. Ad esempio, ReSure (Ocular Therapeutix Inc.), che richiede la miscelazione bicomponente di PEG e una soluzione di acetato di trilisina, consente solo una finestra di 20 secondi per l’applicazione all’avvio della polimerizzazione.
Un nuovo bioadesivo, GelCORE, è stato recentemente riportato come alternativa alla colla cianoacrilata per la riparazione del tessuto corneale in difetti corneali a spessore parziale e perforazioni corneali. Gli autori hanno usato la luce bianca, con Eosina Y, trietanolamina (TEA) e N-vinilcaprolattame (VC) come iniziatori per gelificare una miscela di gelatina funzionalizzata in metacriloile in situ. Il rapporto GelCORE includeva uno studio su coniglio di 14 giorni in cui è stata riparata una ferita con spessore del 50%. Tuttavia, a causa della breve durata dello studio, non è stato possibile valutare gli effetti a lungo termine. L’uso della gelatina di origine animale presenta un rischio associato di trasferimento di malattie zoonotiche e sono stati segnalati gravi reazioni allergiche alla gelatina bovina e suina nei vaccini. Il fotoincrocio può anche essere problematico in ambito clinico. I pazienti con infiammazione corneale sono fotofobici (sensibili alla luce) e potrebbero non essere in grado di tollerare un’applicazione intensa di luce visibile per più di 4 minuti senza retrobulbar o anestesia generale. In un meccanismo analogo alla reticolazione corneale per il cheratocono, la creazione di radicali liberi nel fotoincrocio può anche essere tossica per l’endotelio corneale nelle cornee diluite o perforate. I materiali a base di acido ialuronico sono stati anche testati come bioadesivi alternativi in un ambiente di organi in vitro usando occhi suini asportati. Questa soluzione si basava sulla reticolazione dell’idrazone dell’acido ialuronico modificato con dopamina (HA-DOPA), dove la dopamina forniva le proprietà adesive dei tessuti. Sebbene abbia successo in vitro, questo materiale non è stato valutato in modelli animali. Né GelCORE né HA-DOPA sono stati testati per la riparazione di perforazioni corneali a tutto spessore, né sono stati esaminati come alternative al tessuto corneale donatore per il trapianto.
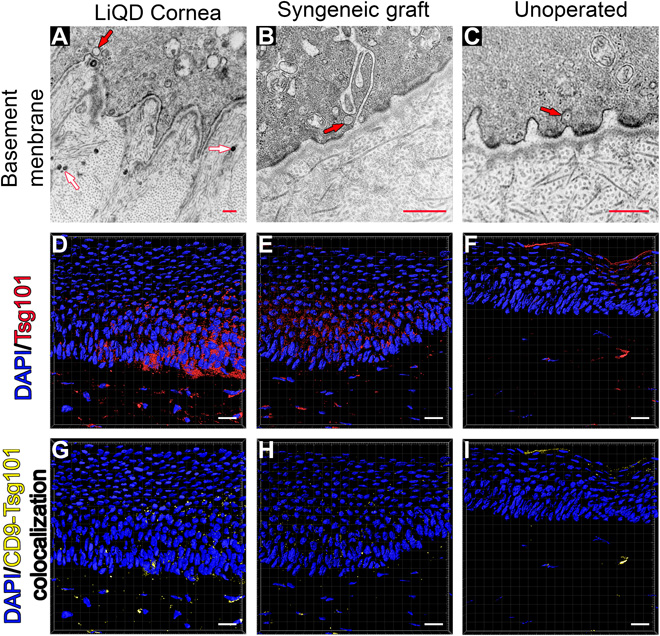
Oltre 10 anni fa, i membri di questo team hanno condotto una prima sperimentazione clinica sull’uomo su idrogel biosintetici esenti da cellule a base di collagene umano ricombinante di tipo III (RHCIII). Questi idrogel promuovevano la rigenerazione stabile del tessuto corneale e dei nervi, dimostrando che erano alternative immunocompatibili al trapianto di cornea donatrice nella cheratoplastica lamellare anteriore (ALK). Recentemente, i ricercatori hanno dimostrato che gli impianti di idrogel derivati da un peptide corto simile al collagene (CLP) coniugato con un PEG multifunzionale inerte, ma meccanicamente robusto, sono funzionalmente equivalenti agli impianti a base di RHCIII quando testati in condizioni precliniche in mini-suini. L’uso di peptidi sintetici corti completamente definiti fornisce materiali omogenei che possono essere facilmente modificati e ingranditi rispetto ai loro analoghi a lunghezza intera. Oltre ad essere completamente sintetico, l’uso di analoghi del collagene CLP-PEG elude l’eterogeneità batch-to-batch osservata con le proteine estratte, nonché le potenziali reazioni allergiche alle proteine xenogeneiche e la possibile trasmissione di malattie zoonotiche. Nonostante siano in grado di promuovere la rigenerazione, questi impianti solidi richiedono una sala operatoria per l’impianto, con costi per un team chirurgico completo. Realisticamente, per raggiungere l’enorme numero di pazienti in attesa di trapianto, la maggior parte dei quali vive in paesi a basso e medio reddito, c’è bisogno di un drastico cambiamento di paradigma.
Ad oggi, i vaccini hanno avuto un enorme successo sia in termini di costi che di consegna, con ogni persona che riceveva un vaccino consegnato in una siringa. Per analogia, in odontoiatria, quando qualcuno ha una cavità in un dente, il tessuto patologico viene rimosso e il dente viene riempito. Un paradigma simile è probabilmente necessario per affrontare questo importante problema globale, in cui il tessuto patologico è sostituito da un sostituto corneale liquido stimolante la rigenerazione, LiQD Cornea, in una siringa che si gelifica in situ. In precedenza, abbiamo riportato che CLP-PEG polimerizza in situ e può formare un sigillo in modelli sperimentali in vitro di perforazione corneale quando supportato da un cerotto interno ab. In questo studio, i ricercatori presentano LiQD Cornea, una nuova matrice iniettabile di idrogel con proprietà adesive. Hanno esaminato la potenziale efficacia della cornea LiQD comprendente il fibrinogeno CLP-PEG come sigillante / riempitivo di perforazioni corneali a tutto spessore e un’alternativa al trapianto corneale lamellare che potenzialmente consente di effettuare trattamenti in un ambulatorio oculistico.