La forte associazione dell’ obesità con esiti avversi in COVID-19 è reale e relativamente specifica per un sottogruppo di polmoniti virali
Subito dopo l’emergere di COVID-19, ci fu una raffica di segnalazioni da Ospedali di tutto il mondo che attiravano l’attenzione su un apparente eccesso di pazienti obesi tra coloro che erano ventilati.
Più recentemente, sono apparsi preprint che riportano indagini epidemiologiche molto più ampie e rigorose. OpenSAFELY ha esaminato 5.683 decessi per COVID-19 nel Regno Unito e li ha correlati a potenziali fattori di rischio preesistenti documentati in 17 milioni di cartelle cliniche elettroniche.
Come in tutti gli studi fino ad oggi, l’età era il più importante fattore di rischio preesistente, ma l’effetto dell’obesità era altamente significativo e classificato in base alla gravità dell’obesità.
Sebbene l’obesità sia stata associata a un aumentato rischio di ospedalizzazione per influenza stagionale, uno studio su quasi 10.000 casi di influenza stagionale negli Stati Uniti non ha trovato alcuna prova di obesità come fattore di rischio per la necessità di ventilazione meccanica o morte.
Al contrario, sembra chiaro che durante la pandemia influenzale H1N1 del 2009, che ha risparmiato in gran parte gli anziani parzialmente immuni, l’obesità fosse un forte fattore di rischio per gli esiti avversi.
Il ruolo dell’obesità nella gravità della SARS-CoV-1 e della sindrome respiratoria mediorientale-coronavirus (MERS-CoV), altre infezioni da coronavirus pandemiche con esiti negativi, non è stato esaminato a fondo. La sindrome da distress respiratorio acuto (ARDS) ha alcune somiglianze fisiopatologiche con la polmonite COVID-19. Sebbene sia stato riportato che l’obesità aumenti il rischio di sviluppare ARDS di una varietà di eziologie, è stato segnalata per essere associata a un aumento dei tassi di sopravvivenza, qualcosa che è diventato noto come il paradosso dell’obesità ARDS.
Pertanto, l’associazione dell’obesità con esiti peggiori nell’infezione polmonare acuta o nel danno alveolare diffuso di altri tipi, sembra essere più forte e più coerente con COVID-19 e influenza pandemica H1N1.
Di cosa muoiono i pazienti obesi con COVID-19?
L’istopatologia post-mortem emergente del polmone COVID-19 offre approfondimenti sulla fisiopatologia sottostante. In breve, ci sono prove di danno alveolare diffuso, come in altre forme di polmonite virale. Ciò che colpisce e condivide fino a un certo punto la patologia dell’influenza pandemica H1N1, è l’estensione della microangiopatia capillare polmonare, che è considerevole e quasi universale, almeno in alcune serie.
La deposizione del complemento è stata anche osservata nell’endotelio in associazione con la formazione di microtrombi.
Ciò suggerisce che COVID-19 può portare a uno stato di ipoperfusione alveolare a causa di un’angiopatia polmonare microtrombotica. Il frequente riscontro di livelli elevati di D-dimeri di fibrina in un’ampia percentuale di pazienti ospedalizzati è coerente con un processo trombotico, così come il frequente verificarsi di trombosi venosa ed emboli polmonari durante il decorso della malattia.
Le caratteristiche cliniche della polmonite COVID-19 sono ancora in fase di definizione, ma nelle prime segnalazioni dei centri europei, è stato riportato che una percentuale sostanziale di pazienti ventilati aveva conservato la compliance polmonare con polmoni ben aerati, suggerendo che l’ipossia è guidata da disfunzione microvascolare.
I rapporti sull’imaging della perfusione polmonare basata sulla tomografia computerizzata (TC) lo supportano.
Tuttavia, un successivo studio più ampio degli Stati Uniti ha descritto una coorte di pazienti con meccanica respiratoria più in linea con l’ARDS classica.
Infine, i pazienti che sono gravemente malati di COVID-19 mostrano prove di alti livelli di infiammazione con proteina C reattiva (CRP) alta e citochine proinfiammatorie circolanti.
È stato suggerito che una risposta iperinfiammatoria, che si verifica a valle di un’attivazione vigorosa dell’immunità adattativa o innata o di entrambe, possa guidare il processo fisiopatologico sottostante
e gli antagonisti dell’interleuchina-6 (IL-6) sono in fase di sperimentazione in pazienti gravemente malati.
Questa “resistenza all’insulina” predispone chiaramente un individuo allo sviluppo del diabete di tipo 2, che si verifica quando la compensazione delle cellule β fallisce.
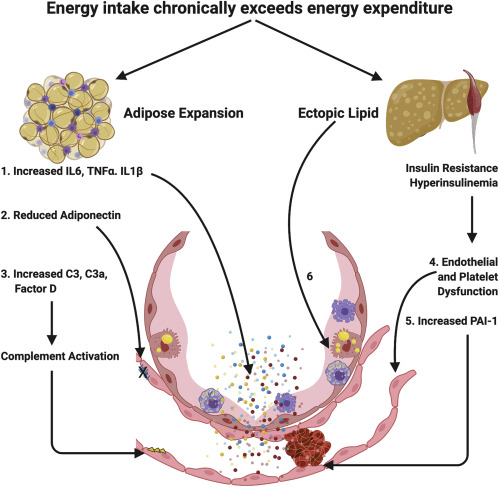
Un’ipotesi alternativa suggerisce che l’infiammazione del tessuto adiposo contribuisce direttamente alla resistenza all’insulina nell’obesità. L’infiammazione si verifica senza dubbio nell’obesità; tuttavia, ha un sostegno meno convincente dalla genetica umana o dalla farmacologia umana.
Produzione migliorata di citochine
Questi macrofagi sono attivati e contribuiscono alla produzione di uno stato pro-infiammatorio sistemico, caratterizzato da aumenti dei livelli circolanti di citochine come il fattore di necrosi tumorale α (TNF-α), IL-6 e IL-1β.
Anche il danno lipotossico ad altre cellule come gli epatociti può contribuire al potenziamento dello stato infiammatorio. Se un aumento dell’infiammazione contribuisce al danno alveolare, ciò rappresenta un’ovvia via potenziale per cui i fattori di rischio metabolico potrebbero determinare un aumento della mortalità.
Ormoni alterati del tessuto adiposo
L’obesità è associata a una leptina circolante più alta e adiponectina circolante più bassa. Ci sono alcune prove in letteratura che associano alti livelli di leptina con infiammazione polmonare, ma questo non è ancora convincente.
Esiste, tuttavia, un numero crescente di prove che implicano in modo più sicuro l’adiponectina come agente antinfiammatorio.
In particolare, i topi carenti di adiponectina sviluppano un’infiammazione del sistema vascolare polmonare
e sono predisposti a danno polmonare acuto sperimentale,
suggerendo che l’ipoadiponectinemia frequentemente osservata nell’obesità potrebbe facilitare una risposta infiammatoria esagerata diretta ai capillari polmonari. Oltre ad essere più bassi nell’obesità e nella maggior parte degli stati di resistenza all’insulina, vale la pena notare che i livelli di adiponectina sono stati segnalati per essere significativamente più bassi in molti dei gruppi COVID-19 “a rischio”, ad esempio, maschi <femmine e sud asiatici <bianchi europei”,
Forse la cosa più interessante è la scoperta che a livelli equivalenti di grasso corporeo, le persone di colore tendono anche ad avere livelli più bassi di adiponectina rispetto ai bianchi, nonostante non abbiano più resistenza all’insulina e una minore propensione a immagazzinare grasso ectopicamente.
Tuttavia, va notato che i livelli di adiponectina tendono ad aumentare dopo i 70 anni e la vecchiaia è di gran lunga il più grande fattore di rischio per la mortalità da COVID-19. Tuttavia, è possibile che diversi percorsi causali possano mediare il rischio dell’età rispetto all’obesità sulla gravità del COVID-19.
La resistenza all’insulina, non la massa grassa, è la chiave del legame tra obesità e scarsi risultati di COVID-19
Se è vero che la resistenza all’insulina, non la massa grassa, è la chiave del legame tra obesità e scarsi risultati di COVID-19, allora questo è importante, poiché anche le diete ipocaloriche a breve termine possono migliorare la sensibilità all’insulina in pochi giorni.
La genetica umana dovrebbe infine venire in nostro aiuto qui, poiché possono essere intraprese meta-analisi dei dati SNP dell’intero genoma delle vittime COVID in tutto il mondo per esaminare se i punteggi di rischio genetico per la resistenza all’insulina sono migliori predittori di risultati rispetto a quelli per l’obesità di per sé. Nel frattempo, modelli animali di infezione da SARS potrebbero essere in grado di fornire alcune prime informazioni attraverso l’esame degli effetti dei farmaci che riducono l’insulina e che sensibilizzano l’insulina. Alcuni commentatori hanno affermato che poiché è difficile per i pazienti obesi raggiungere un peso normale, non c’è molto che si possa fare data la rapida diffusione della pandemia COVID-19. Tuttavia, se il miglioramento della sensibilità all’insulina riduce il rischio, anche una modesta quantità di restrizione calorica, puo’ dessere utile.
Fonte: Cell Metabolism