Diabete-Immagine Credit public domain.
Adottare diverse abitudini sane può ridurre il rischio di diabete di tipo 2, ma nuove ricerche rivelano che la gestione del peso corporeo resta il fattore chiave, soprattutto nei diversi gruppi etnici.
In uno studio recente pubblicato sull’European Journal of Nutrition, un gruppo di ricercatori ha esaminato la relazione tra un indice composito dei fattori di rischio legati allo stile di vita (LSRI) e l’incidenza del diabete mellito di tipo 2 (T2DM) in una popolazione multietnica.
A livello globale, 1 adulto su 10 convive con il diabete e si prevede che entro il 2045 oltre 780 milioni di persone ne saranno affette, di cui oltre il 90% sarà affetto da diabete di tipo 2. Sia la genetica che fattori di stile di vita modificabili, come fumo, attività fisica, alimentazione scorretta e alcol, influenzano il diabete di tipo 2.
Il diabete di tipo 2 è associato a diverse complicanze, come malattie renali croniche, danni oculari, neuropatia periferica (che causa l’amputazione degli arti inferiori) e un tasso di mortalità per tutte le cause e per cause cardiovascolari significativamente più elevato, oltre a cecità e amputazioni di arti.
Gli studi dimostrano che combinare questi comportamenti in un indice di stile di vita può predire meglio il rischio di malattia rispetto alla loro valutazione individuale. Tuttavia, studi precedenti si sono concentrati su brevi periodi di follow-up. Il notevole impatto economico del diabete di tipo 2, sia attraverso le spese mediche dirette che i costi indiretti come la riduzione della capacità lavorativa e dell’aspettativa di vita, sottolinea la necessità di una prevenzione efficace. Pertanto, sono necessarie ulteriori ricerche per comprendere in che modo i comportamenti combinati nello stile di vita influenzino il rischio di diabete di tipo 2 in diverse popolazioni nel tempo.
Informazioni sullo studio
Il presente studio prospettico di coorte ha utilizzato i dati della Coorte Multietnica (MEC), che includeva 215.903 adulti di età compresa tra 45 e 75 anni provenienti dalle Hawaii e dalla California, rappresentanti cinque gruppi etnici: afroamericani, nativi hawaiani, latinoamericani, nippoamericani ed euroamericani. Dopo aver escluso i partecipanti con dati incompleti, quelli con diabete di tipo 2 al basale e le etnie al di fuori dei cinque gruppi principali, 165.383 individui sono rimasti per l’analisi.
I ricercatori hanno utilizzato un questionario di base per raccogliere dati su dati demografici, indice di massa corporea (IMC), abitudine al fumo, consumo di alcol, attività fisica e abitudini alimentari. L’assegnazione etnica si basava su una scala di priorità in caso di ascendenza mista. È importante notare che i dati relativi allo stile di vita sono stati raccolti al baseline e non sono stati aggiornati in base alle variazioni nel tempo.
I casi di diabete di tipo 2 sono stati identificati tramite diagnosi auto-riportate, uso di farmaci e dati sulle richieste di rimborso Medicare fino al 2016. L’esposizione primaria era l’LSRI, un punteggio composito (0-4) che assegnava un punto per ciascuno dei seguenti criteri: non fumare, svolgere ≥150 minuti di attività fisica da moderata a intensa a settimana, consumare meno di 2 (uomini) o 1 (donne) bevande alcoliche al giorno e aderire ad almeno 3 delle 7 raccomandazioni dietetiche cardiometaboliche.
Queste sette raccomandazioni dietetiche includevano: ≥3 porzioni al giorno di frutta, ≥3 porzioni al giorno di verdura, ≥3 porzioni al giorno di cereali integrali, ≥2 porzioni alla settimana di pesce, ≤1,5 porzioni al giorno di cereali raffinati (con solo il 3% dei partecipanti che rispettavano questa linea guida), ≤1 porzione alla settimana di carne lavorata (24%) e ≤1,5 porzioni alla settimana di carne rossa non lavorata (con solo il 6% di aderenza).
Sono stati utilizzati modelli di regressione di Cox per calcolare gli hazard ratio (HR) e gli intervalli di confidenza (IC), aggiustandoli per età, istruzione e BMI. Sono state condotte analisi di sottogruppo per sesso ed etnia per esplorare le variazioni nelle associazioni di rischio per diabete di tipo 2.
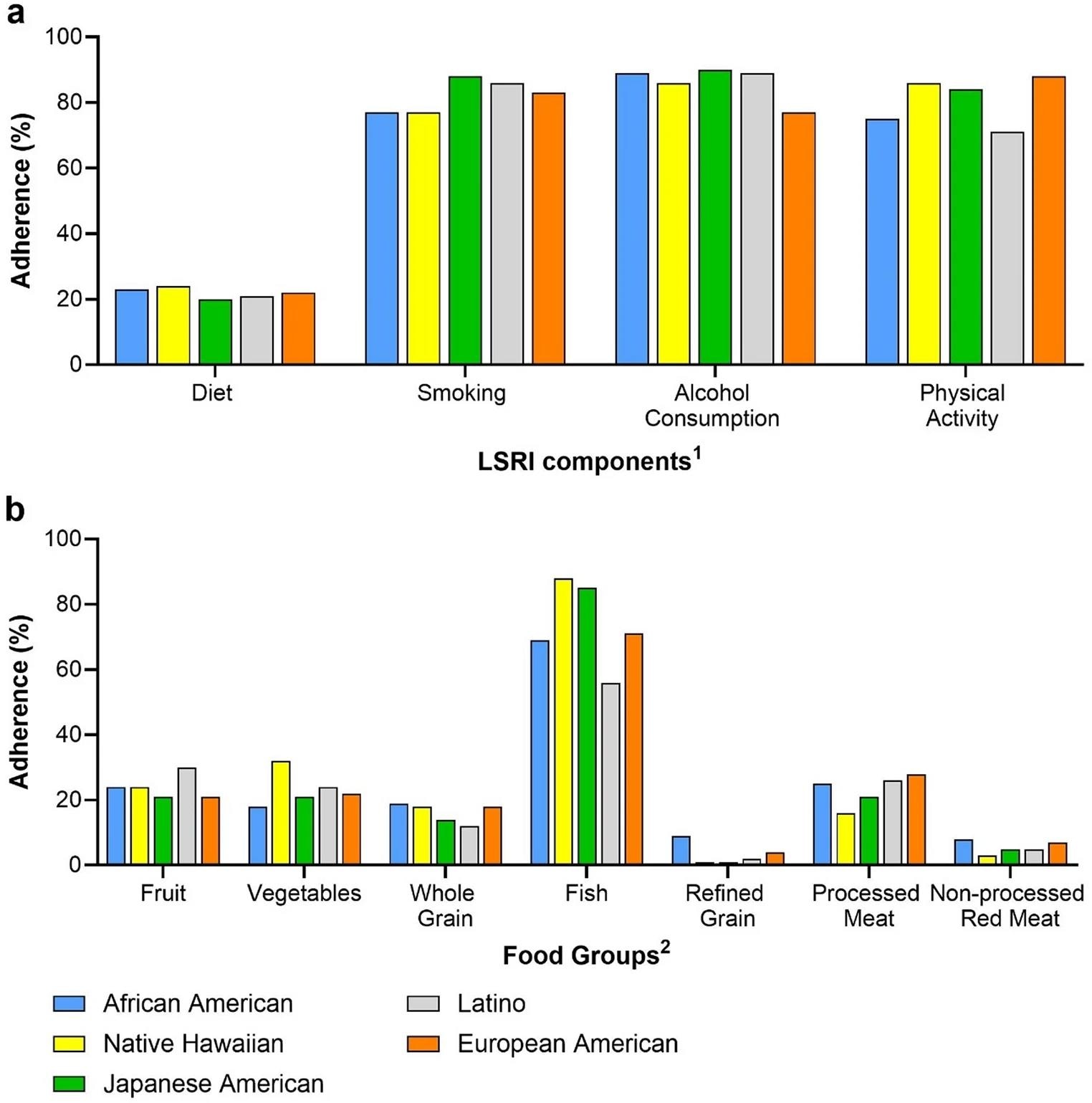
Aderenza ai componenti LSRI e alle raccomandazioni dietetiche (%) per gruppo etnico. Aderenza per gruppo etnico: (a) componenti LSRI e (b) raccomandazioni dietetiche in percentuale (%) 1≥3 di 7 alimenti, nessun fumo attivo, ≤2 (uomini) o ≤1 (donne) bevande alcoliche al giorno, ≥150 min/settimana di attività fisica 2 porzioni: ≥3 al giorno di frutta, ≥3 al giorno di verdura, ≥3 al giorno di cereali integrali, ≥2 a settimana di pesce, ≤1,5 al giorno di cereali raffinati, ≤1 a settimana di carne lavorata e ≤1,5 a settimana di carne rossa non lavorata
Risultati dello studio
In un follow-up medio di 17,2 anni, 44.518 partecipanti (27%) hanno sviluppato diabete di tipo 2. Il gruppo etnico più numeroso era quello giapponese-americano (29%), seguito da quello europeo-americano (27%), latino-americano (22%), afroamericano (16%) e nativo hawaiano (7%). Il punteggio medio LSRI è stato di 2,73, con la maggior parte dei partecipanti che ha ottenuto un punteggio di 2 o 3 punti.
Sebbene solo il 22% dei partecipanti abbia rispettato le linee guida sull’aderenza alla dieta, l’aderenza è stata più elevata tra i consumatori moderati di alcol (86%), seguiti da coloro che non erano fumatori (84%) e da coloro che rispettavano le raccomandazioni sull’attività fisica (81%).
L’aderenza alla maggior parte dei singoli componenti della dieta è stata molto bassa, ad eccezione del consumo di pesce. A titolo di riferimento, solo il 3% dei partecipanti ha soddisfatto la raccomandazione per i cereali raffinati e solo il 6% per la carne rossa non lavorata, con un’aderenza intermedia per frutta (24%), verdura (22%) e carni lavorate (24%) e un’aderenza massima per il pesce (73%).
L’incidenza di diabete di tipo 2 (T2DM) era inversamente correlata ai punteggi LSRI. I partecipanti con punteggio di 4 punti presentavano un rischio di diabete di tipo 2 inferiore del 16% rispetto a quelli con punteggio 0-1 (HR = 0,84; IC al 95%: 0,80-0,88), anche dopo aggiustamento per BMI. Ogni aumento di 1 punto di LSRI era associato a una riduzione del 6% del rischio di sviluppare diabete di tipo 2 (HR = 0,94; IC al 95%: 0,93-0,95).
Tra i singoli componenti, l’assenza di fumo e un’adeguata attività fisica hanno mostrato forti associazioni inverse con il diabete di tipo 2 in tutti i modelli, mentre il consumo moderato di alcol è risultato sorprendentemente correlato a un aumento del rischio del 19%. È importante notare che il gruppo “consumo moderato di alcol” (≤1 drink al giorno per le donne, ≤2 per gli uomini) includeva anche gli astemi.
L‘aderenza alla dieta, sebbene bassa, è stata debolmente associata a un rischio ridotto di diabete di tipo 2 nei modelli che escludevano l’IMC, ma non nei modelli aggiustati per l’IMC. Le analisi di sensibilità utilizzando un LSRI composto solo da fumo e attività fisica hanno prodotto associazioni inverse simili o leggermente più forti con il diabete di tipo 2, indicando che questi due fattori erano i principali fattori determinanti dell’indice composito.
Esaminando i diversi gruppi etnici, punteggi LSRI più elevati sono risultati significativamente correlati a un minor rischio di diabete di tipo 2 tra afroamericani (riduzione del 27% per il LSRI più alto rispetto al più basso), latinoamericani (18%) ed europei americani (14%). Tuttavia, non è stata riscontrata alcuna associazione significativa tra giapponesi americani o nativi hawaiani dopo l’aggiustamento dell’IMC. L’aderenza all’attività fisica è risultata notevolmente inferiore tra latinoamericani e afroamericani, mentre l’aderenza alla dieta è stata generalmente scarsa in tutti i gruppi, con solo il consumo di pesce superiore al 50%.
L’IMC era più fortemente associato al rischio di diabete di tipo 2 rispetto all’LSRI. I partecipanti classificati come obesi (IMC superiore a 30 kg/m²) avevano una probabilità tre volte maggiore di sviluppare diabete di tipo 2 rispetto a quelli normopeso. L’effetto dell’IMC variava anche tra i gruppi etnici, risultando particolarmente pronunciato nei giapponesi americani e nei nativi hawaiani, probabilmente a causa delle differenze nella distribuzione del grasso viscerale.
Conclusioni
In sintesi, questo studio evidenzia l’importanza di combinare stili di vita modificabili, come l’astensione dal fumo, l’attività fisica, un consumo moderato di alcol e una dieta sana, in un LSRI composito per valutare il rischio di diabete di tipo 2. Un punteggio LSRI più elevato è stato associato a un’incidenza significativamente inferiore di diabete di tipo 2, in particolare tra i gruppi afroamericani, latinoamericani ed euroamericani. Tuttavia, non tutti i fattori legati allo stile di vita hanno avuto la stessa influenza e l‘IMC ha svolto un ruolo più importante nel predire il rischio di diabete.
L’LSRI non è stato associato al rischio di diabete di tipo 2 nei giapponesi americani o nei nativi hawaiani dopo l’aggiustamento dell’IMC, sottolineando l’importanza di considerare le differenze fisiologiche, come la distribuzione del grasso viscerale, nello sviluppo del diabete di tipo 2 in questi gruppi.
Leggi anche:Ceci e fagioli neri per combattere diabete e malattie cardiache
Un limite fondamentale è che l’LSRI presuppone un peso uguale per ogni componente, il che potrebbe non riflettere accuratamente la loro reale importanza per il rischio di diabete di tipo 2, e lo stile di vita è stato valutato solo al basale anziché nel tempo. Questi risultati suggeriscono la necessità di strategie di salute pubblica culturalmente personalizzate che promuovano miglioramenti sostenibili dello stile di vita, affrontando al contempo l’obesità per ridurre efficacemente il diabete mellito di tipo 2 (T2DM) in diverse popolazioni.