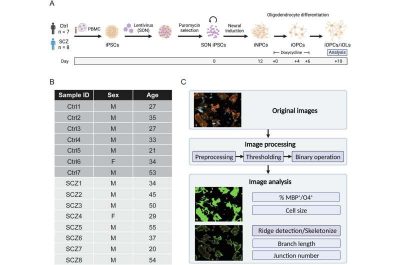
Schizofrenia- immagine: panoramica schematica del disegno dello studio sperimentale. Crediti: Translational Psychiatry
La schizofrenia (SCZ) è un grave disturbo psichiatrico con una prevalenza dello 0,4-0,7% ed è caratterizzata da sintomi positivi (ad esempio, deliri e allucinazioni), negativi (ad esempio, anedonia, mancanza di motivazione e ritiro sociale) e cognitivi (ad esempio, deficit di apprendimento e attenzione). Mentre gli attuali antipsicotici migliorano principalmente i sintomi positivi in modo efficace, i sintomi negativi e cognitivi rimangono un bisogno medico insoddisfatto e la patogenesi della SCZ richiede una migliore comprensione.
Colpisce circa l’1% della popolazione mondiale ed è notoriamente difficile da trattare. Gli attuali farmaci per la schizofrenia possono migliorare i sintomi positivi, come allucinazioni e deliri. Tuttavia, esiste ancora un enorme bisogno medico insoddisfatto per il trattamento dei sintomi negativi, tra cui l’isolamento sociale e la mancanza di motivazione e dei sintomi cognitivi, tra cui la compromissione dell’attenzione e della memoria.
Diversi studi precedenti hanno collegato la compromissione degli oligodendrociti e della mielinizzazione alla schizofrenia. Gli oligodendrociti sono un tipo di cellule del sistema nervoso che producono mielina, che isola l’assone di un neurone, consentendo così ai segnali di viaggiare più rapidamente da un neurone all’altro.
In un nuovo studio, i ricercatori psichiatrici dimostrano che il rischio genetico per la schizofrenia si accumula non solo nei neuroni, ma anche negli oligodendrociti. Per la prima volta, sono ora in grado di identificare un meccanismo alla base dei disturbi cognitivi osservati nella schizofrenia.
I loro risultati sono stati pubblicati su Translational Psychiatry .
Peter Falkai, Direttore dell’Ospedale universitario di psichiatria della LMU e Direttore dell’Ospedale di ricerca del Max Planck Institute of Psychiatry (MPI) e il suo team guidato dall’ex dottorando dell’International Max Planck Research School for Translational Psychiatry (IMPRS-TP) Florian Raabe, hanno messo a punto un protocollo rapido e robusto per oligodendrociti derivati da cellule staminali pluripotenti indotte (iPSC).
Il team ha raccolto campioni di sangue da pazienti schizofrenici con alterazioni cliniche della sostanza bianca per produrre iPSC, che si sono differenziate in oligodendrociti in coltura cellulare. I pazienti schizofrenici sembrano mostrare alterazioni diffuse della sostanza bianca.
Il team voleva ora approfondire la morfologia e le proprietà degli oligodendrociti schizofrenici, in particolare se i deficit siano una conseguenza secondaria di deficit neuronali o, almeno in parte, geneticamente determinati e cellula-autonomi. Sorprendentemente, il team della LMU, insieme a Man-Hsin Chang, studente dell’IMPRS e primo autore dello studio recentemente pubblicato, ha rivelato una morfologia più complessa in questi oligodendrociti schizofrenici rispetto agli oligodendrociti derivati da iPSC provenienti da controlli sani.
Questi oligodendrociti schizofrenici sembravano essere più “maturi” rispetto agli oligodendrociti di controllo nella coltura cellulare, il che è piuttosto interessante poiché la maggior parte degli studi post-mortem mostrano oligodendrociti compromessi e mielinizzazione alterata nel cervello dei pazienti schizofrenici.
Il team ha ipotizzato che questa caratteristica potesse indicare un fenotipo di “prematurazione” nella fase iniziale di sviluppo degli oligodendrociti. Il protocollo utilizzato in questo studio ha permesso al team di osservare solo le fasi iniziali dello sviluppo, che sono molto diverse dalla fase avanzata di sviluppo degli oligodendrociti osservata negli studi post-mortem.
“Questo studio attuale è solo un’indagine preliminare, ci sono ancora molti esperimenti su cui lavorare. Innanzitutto, dovremmo aumentare la dimensione del campione per verificare se questi risultati sono applicabili a una coorte più ampia. In secondo luogo, vorremmo conoscere la funzionalità di questi oligodendrociti della schizofrenia: se anche la loro capacità di mielinizzazione è ostacolata e come interagiscono con altre cellule“, spiega Raabe.
Raabe ora è medico senior presso l’MPI Research Hospital e continuerà il suo lavoro sulla coltura di questi oligodendrociti con neuroni derivati da iPSC o addirittura sulla generazione di sferoidi o organoidi tridimensionali per ricreare l’ambiente del cervello umano.
Leggi anche: Schizofrenia: pillola settimanale potrebbe rivoluzionare il trattamento
Ripensandoci, Falkai riassume: “Nello studio post-mortem iniziale di 13 anni fa pensavo che fossero coinvolti gli interneuroni, ma non avrei mai immaginato che ci sarebbe stata anche una riduzione degli oligodendrociti. Sebbene non possiamo ancora rispondere con certezza alla domanda se la patologia degli oligodendrociti sia principalmente primaria o secondaria nella schizofrenia, crediamo che gli oligodendrociti svolgano sicuramente un ruolo fondamentale nella patogenesi della schizofrenia e costituiscano un nuovo bersaglio per lo sviluppo di trattamenti migliori”.
“Il primissimo meccanismo che abbiamo individuato per spiegare i disturbi cognitivi nella schizofrenia dovrebbe essere ulteriormente studiato nei prossimi anni. Inoltre, crediamo che la schizofrenia sia un disturbo eterogeneo. Abbiamo studiato solo campioni di pazienti schizofrenici con deficit della sostanza bianca: se questi fenotipi sono specifici di un certo gruppo di pazienti, ciò potrebbe implicare una potenziale stratificazione dei pazienti per la medicina personalizzata in futuro“, ha aggiunto.
Fonte: Translational Psychiatry